Até agora, o único tratamento era uma máquina chamada CPAP (pressão positiva contínua), usada por mais de um milhão e meio de pessoas em França para impulsionar ar sob pressão através de uma máscara. Com a neuroestimulação, o paciente conta com um controle remoto para acionar o implante ao adormecer. Tudo o que ele precisa fazer é contrair a língua, respirar e dormir. Testada há cerca de dez anos, esta abordagem está agora disponível em França, reembolsada e validada pela Alta Autoridade para a Saúde.
“Esta é uma nova opção terapêutica reservada para pacientes que falharam em outros tratamentos “, especifica imediatamente o professor Frédéric Gagnadoux, chefe do departamento de pneumologia do Hospital Universitário de Angers, um dos 17 centros da França que oferecem a intervenção. “De acordo com o ensaio Star publicado em 2014 na revista Jornal de Medicina da Nova Inglaterra e realizado em mais de uma centena de pessoas em cerca de vinte centros diferentes, este dispositivo demonstrou a sua eficácia ao reduzir a apneia em 78% após um ano e a sua segurança de utilização, sendo a taxa de complicações de 2%. “, explica o especialista.
Leia tambémFinalmente um medicamento para apnéia do sono?
Fechamentos repetidos da faringe
No final de 2025, mais de 100.000 pessoas tinham sido implantadas em todo o mundo (Alemanha, Áustria, Bélgica, Estados Unidos, Grã-Bretanha, Países Baixos, Suíça), cerca de 130 pessoas em França. As projeções prevêem 250 a 400 estabelecimentos por ano para o próximo ano na França. Para a Sra. Y. (Montpellier), 62 anos, isso já foi feito há um ano. Após cinco anos de divagações diagnósticas, inúmeras tentativas (e falhas) com cerca de 17 modelos diferentes de máscaras (facial, nasal, narina etc.), ela mesma tomou conhecimento do aparelho por meio de pesquisas na internet e conversou sobre ele com seu médico.
MX (Paris), 59 anos, não aguentava mais a máscara. “Parecendo Darth Vader todas as noites, eu não conseguia mais, ele testemunha hoje, então, quando meu otorrino me ofereceu esse implante, eu imediatamente disse que sim. “Ambos ativam o aparelho todas as noites antes de dormir e desligam ao acordar.
Na síndrome da apneia obstrutiva do sono, tudo acontece à noite, na posição deitada, devido aos repetidos fechamentos da faringe, na maioria das vezes associados ao relaxamento dos músculos das paredes da garganta e da língua ou a outras anomalias morfológicas da mandíbula. Consequência: o ar não circula o suficiente e é aí que ocorre a apnéia, essas pausas respiratórias responsáveis por microdespertares dos quais quem dorme nem sempre tem consciência. A passagem forçada do ar também frequentemente – mas nem sempre – causa vibrações nos tecidos, causando roncos mais ou menos altos.
“Queixa frequente do paciente ou cônjuge na primeira consulta, com cansaço, sonolência diurna e dificuldade de concentração, testemunha o Dr. Abdel Latif El Hallak, cardiologista e especialista do sono do Paris Centre Heart Institute. Mas os pacientes nem sempre são sintomáticos. Alguns são encaminhados pelo clínico geral, cardiologista, neurologista, geriatra ou oftalmologista, devido à hipertensão grave resistente ao tratamento, enxaquecas não aliviado, aparecimento de distúrbios cognitivos ou mesmo glaucoma. “
Se o preenchimento de questionários (teste de Berlim, Epworth) permite avaliar o impacto da apneia na qualidade de vida, o diagnóstico baseia-se na medição da atividade respiratória durante o sono (poligrafia ventilatória) exigindo a instalação de uma cânula nasal, um oxímetro de ponta do dedo, sensores torácicos e abdominais… ou, ainda mais completo, um registo do sono denominado polissonografia (com a adição de um eletrocardiograma, um eletroencefalograma, eletromiograma e oculograma). Estão em desenvolvimento exames realizados no domicílio ou em centro especializado, ainda que diferentes técnicas de detecção menos invasivas, mas ainda não validadas, destinadas a facilitar o rastreio.
A análise dos diferentes parâmetros obtidos permitirá avaliar a gravidade da síndrome por meio do cálculo do índice de apnéia por hora (IAH), parâmetro mais utilizado atualmente. “Imperfeito, está evoluindo, especifica Frédéric Gagnadoux, e novos biomarcadores mais precisos estão sendo estudados. “Enquanto aguardamos a sua validação, hoje contamos sempre as pausas, sejam elas interrupções reais (apneias) ou reduções (hipopneias), analisamos a sua duração (pelo menos dez segundos, mas por vezes até mais de um minuto).
Pare de dormir de costas
Aproximadamente 20% dos pacientes apneicos apresentam-na exclusivamente na posição supina. Além disso, sabe-se que dormir de lado pode reduzir pela metade o número de obstruções durante a noite. Pelo menos dois motivos para esquecer a posição dorsal e, portanto, dormir de lado. Para isso, existe o truque da bola de tênis costurada nas costas do pijama ou da mochila macia (sem moldura) cheia de uma almofada que você coloca nas costas como se fosse uma caminhada antes de se deitar. É o mesmo princípio do Pasuldo, que é cobrado. Por outro lado, não existem recomendações validadas a favor de dispositivos vibratórios de despertar e outras almofadas autoproclamadas anti-ronco. Conselho final: à noite, evite álcool (relaxante muscular), bem como grandes refeições, e considere perder peso.
Um em cada dois pacientes abandona a máquina após 3 anos
Porque estas quebras provocam sempre uma falta de fornecimento de oxigénio aos diferentes tecidos do corpo (coração, cérebro, vasos, fígado, olhos, etc.). No entanto, está agora bem estabelecido, mesmo que os mecanismos ainda não estejam totalmente elucidados, que estas hipóxias múltiplas acabam por aumentar o risco de ocorrência de doenças cardiovasculares como hipertensão, enfarte do miocárdio, acidentes vasculares cerebrais, perturbações do ritmo cardíaco, mas também perturbações metabólicas (diabetes), perturbações cognitivas, doença de Parkinson, glaucoma, etc.
Daí o interesse no tratamento médico caso o IAH seja superior a 5 (abaixo é considerado fisiológico). Nas formas leves (IAH entre 5 e 15), os chamados conselhos posicionais associados à perda de peso e às vezes sessões de fisioterapia lingual (ler S. e A. Nº 905) pode ser suficiente. Nas formas moderadas (IAH de 15 a 30), o uso de tala dentária à noite (órtese de avanço mandibular) pode ajudar a mandíbula a avançar. Mas se o IAH for superior a 30, o tratamento de referência é o CPAP.
Algumas pessoas acabam adotando sua máquina, outras, como a MINHA, nem um pouco. “Um estudo publicado em 2024 mostrou que após três anos, um em cada dois pacientes abandona o CPAP “, especifica o Dr. Éric Feredj, cirurgião otorrinolaringologista de Paris. É portanto aqui, na terceira linha de tratamento, que se posiciona o implante de neuroestimulação, para pacientes cujo IAH está entre 15 e 50, que falharam após seis meses de CPAP ou órtese, e que não são obesos (com índice de massa corporal (IMC) inferior a 32).
Seleção rigorosa de pacientes elegíveis
“Durante a consulta de elegibilidade, selecionamos os pacientes com cuidado, insones, por exemplo, não são bons candidatos “, especifica Abdel Latif El Hallak. As pessoas selecionadas então procuram um otorrinolaringologista que confirma ou não a implantação, “sempre após a realização de uma endoscopia da parte posterior da garganta realizada durante o sono e no hospital, um exame importante para garantir que a flacidez dos tecidos seja realizada de frente para trás “, explica o cirurgião.
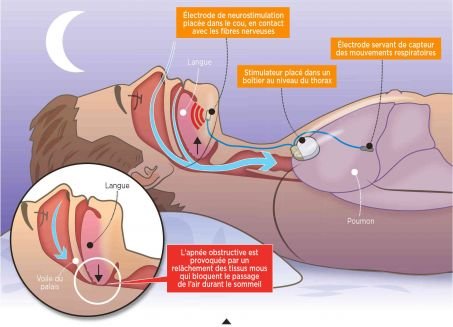
Se a intervenção for decidida, é implementado um protocolo ultrapreciso de consultas e exames. No grande dia, o cirurgião faz duas pequenas incisões sob anestesia geral: uma no tórax para deslizar o estimulador conectado a um primeiro eletrodo denominado respiratório sob a pele, outra no pescoço, para acessar as fibras nervosas e conectá-las a um segundo eletrodo denominado de estimulação, ele próprio conectado à caixa.
“Uma vez acionado o aparelho, a cada início de inspiração detectado pelo eletrodo respiratório posicionado bem próximo ao estimulador, um sinal será enviado ao segundo eletrodo para estimular o músculo e puxar a língua para frente “, explica Éric Feredj. Após uma noite de internação, o paciente volta para casa e terá que esperar um mês pela cura. “O dispositivo será então ativado durante a consulta para determinar a intensidade da primeira sensibilidade e limiares de estimulação “, especifica Abdel Latif El Hallak.

A cada inspiração detectada pelo eletrodo respiratório, um sinal é enviado ao eletrodo de neuroestimulação para ativar o músculo e puxar a língua para frente, liberando assim a passagem do ar. Crédito: BRUNO BOURGEOIS
O dispositivo deve ser substituído a cada dez anos
À noite, o paciente poderá, pela primeira vez, usar o controle remoto. “Não está ligado/desligado, especifica o ENT, o dispositivo é acionado aproximadamente trinta minutos depois para permitir que o paciente adormeça. ” “No início, a sensação de formigamento indolor é um pouco estranha, lembra do MEU, mas diminui com as configurações progressiva durante cerca de um mês. “A redução objetiva do número de apneias é avaliada três meses depois com um novo registro do sono.
No final de novembro de 2025, a Inspire Medical Systems lançou o estudo europeu Eurostim para monitorizar de perto a coorte de pacientes implantados. Coordenado por Frédéric Gagnadoux, deve durar dez anos, tempo previsto de funcionamento da bateria após o qual o aparelho deve ser trocado.
Moléculas em teste
Não aja mais mecanicamente, mas graças à química. Esta é a abordagem seguida por diversas equipes. É o caso da start-up americana Apnimed, que desenvolveu o AD109, um medicamento que combina duas moléculas já existente no mercado. O primeiro fortalece o tônus muscular da faringe, o segundo evita seu relaxamento excessivo durante o sono. Os primeiros resultados dos ensaios clínicos em curso são promissores e está previsto um pedido de aprovação da Agência de Medicamentos dos Estados Unidos (FDA).
Uma equipe australiana está interessada em outro mecanismo de ação baseado em um inibidor dos canais de potássio, testado em spray nasal administrado ao deitar. De acordo com os resultados iniciais, a pulverização aumentaria a atividade dos músculos que mantêm as vias aéreas superiores abertas. A este arsenal terapêutico do futuro, será obviamente necessário acrescentar os famosos medicamentos contra a obesidade, o GLP-1 (ler S. e A. Nº 931), sem esquecer a gama de estimulantes da vigília (pitolisant, solriamfétol, modafinil) que reduzem eficazmente a sonolência residual. Resta encontrar as doses do coquetel perfeito.